Trockene Augen: Neue Therapien bringen frischen Blick
Trockene, brennende Augen und „Sandkorngefühl“? Hinter dem Sicca-Syndrom steckt oft ein instabiler Tränenfilm. Was ist neu in der Beratung?
Trockenes Auge (Sicca-Syndrom): Definition und Pathophysiologie
Da trockene Augen zu den häufigsten Beratungsanlässen in der Apotheke zählen, lohnt es sich, bei Diagnostik und Therapieoptionen auf dem aktuellen Stand zu bleiben. Das „Trockene Auge“ (medizinisch: Keratokonjunktivitis sicca) ist eine Erkrankung, bei welcher der Tränenfilm die Augenoberfläche nicht mehr zuverlässig schützt. Der Tränenfilm besteht aus einer wässrigen Phase die der Befeuchtung und Nährstoffversorgung dient, und einer dünnen Lipidschicht (Fettschicht), die die Verdunstung bremst.
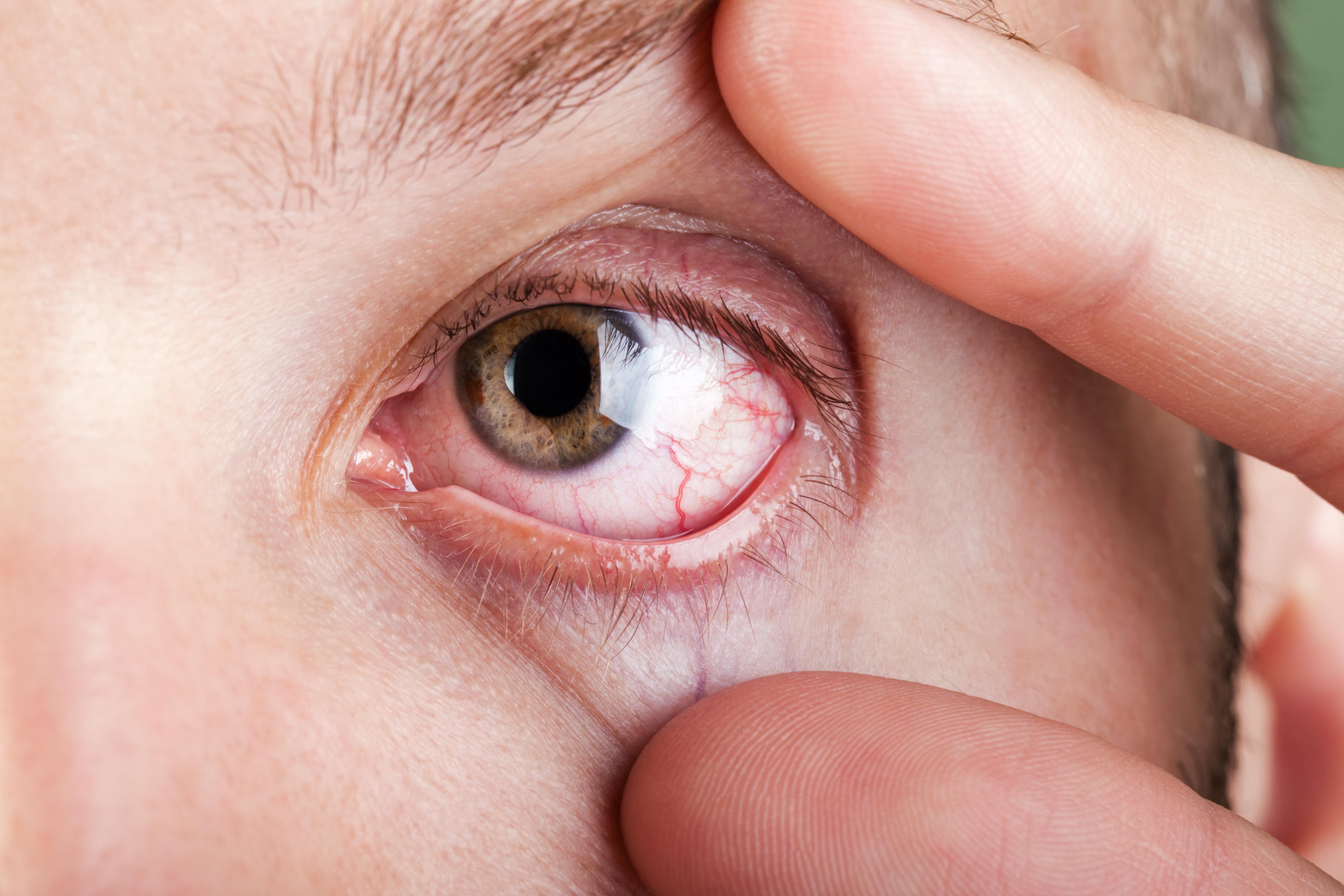
Foto: iStock / ia_64
Wird dieses Gleichgewicht gestört, entstehen typische Beschwerden wie Brennen, ein Fremdkörpergefühl (es fühlt sich an wie „Sandkörner im Auge“), Rötung, Lichtempfindlichkeit, müde Augen und Probleme mit dem Scharfsehen. Viele Betroffene berichten paradoxerweise über „tränende Augen“ – häufig sind das Reflextränen, die die Reizung kurzfristig überdecken, den instabilen Tränenfilm aber nicht ersetzen können.
Was hat sich in den letzten Jahren getan?
Ein aktuelles Update liefern die neuesten, evidenzbasierten Experten-Empfehlungen mit Übersichtsberichten zur Definition, Diagnostik und Behandlung des trockenen Auges (TFOS DEWS III). Betont wird noch stärker ein subtyp-orientiertes Vorgehen (zu wenig Tränenflüssigkeit vs. zu schnelle Verdunstung) und eine stufenweise Therapie von Basismaßnahmen über Lidrandbehandlung bis hin zu entzündungshemmenden Rezeptur- beziehungsweise Rx-Optionen.
Außerdem gewinnen wasserfreie Formulierungen an Bedeutung – sowohl als Medizinprodukt (Verdunstungsschutz) als auch als Arzneimittel (antiinflammatorisch): Perfluorhexyloctan-Augentropfen (wasserfrei, „lipidähnlich“ - z. B. EvoTears® ) zielen vor allem auf das evaporative trockene Auge bei dem die Verdunstung verstärkt ist. Das kommt häufig bei Meibomdrüsen-Dysfunktion (Meibomdrüsen = Talgdrüsen am Lidrand, die die Lipidschicht liefern) vor. In einer randomisierten klinischen Studie verbesserten Perfluorhexyloctan-Tropfen die Zeichen und Symptome des trockenen Auges.
Für Patient:innen mit moderatem bis schwerem trockenem Auge mit entzündlicher Komponente, die trotz Tränenersatzmittel nicht ausreichend profitieren, steht in Deutschland eine Ciclosporin-A-Lösung zur Verfügung (z. B. Vevizye® 1 mg/ml) zur Verfügung. Ciclosporin ist ein Immunsuppressivum, das Entzündungsprozesse an der Augenoberfläche dämpfen kann. Zugelassen ist es für Erwachsene, deren Erkrankung trotz künstlicher Tränen nicht ausreichend gebessert ist. Die Therapie muss durch Augenärzt:innen eingeleitet und überwacht werden.
Als weiterer Ausblick auf das, was hierzulande noch kommen könnte: In den USA wurde 2025 mit Acoltremon (TRYPTYR®) erstmals ein TRPM8-Agonist zugelassen (TRPM8 ist ein Kälterezeptor – die Stimulation sensorischer Nerven kann die Tränenproduktion fördern).

Foto: iStock / Andrii Borodai
Beratung in der Apotheke: Produktwahl und Basismaßnahmen
Für die Selbstmedikation in der Apotheke sind Tränenersatzmittel weiterhin die Basis. Für die Beratung hilft die Einordnung nach Beschwerdebild:
- „Trocken/kratzig“: Hyaluronsäure- oder Cellulose-haltige Tropfen. Bei stärkeren Beschwerden viskosere Präparate/Gele (v. a. abends, da kurzzeitig verschwommenes Sehen möglich).
- „Schnelle Verdunstung“, Lidrandprobleme: lipidbasierte Produkte + Lidrandhygiene (warme Kompressen, sanfte Lidrandmassage, Reinigung).
- Konservierungsmittelfrei bevorzugen, wenn häufig getropft wird, bei empfindlichen Augen oder Kontaktlinsen (Produktinfo beachten).
Anwendungstipps, die man zusätzlich empfehlen sollte
Hände waschen, Tropferspitze nicht berühren und nicht ans Auge bringen (Kontaminationsschutz)
Abstand zwischen unterschiedlichen Augentropfen einhalten (allgemein mehrere Minuten, in manchen Fällen je nach Präparat mindestens 15 Minuten).
Umgebung/Verhalten: Bildschirm-Pausen, bewusstes Blinzeln, Zugluft/klimatisierte Luft reduzieren, ggf. Luft befeuchten.
Was sollte ärztlich abgeklärt werden?
Sofort bzw. zeitnah zum Augenarzt bzw. zur Augenärztin bei starken Schmerzen, ausgeprägter Lichtscheu, Sehverschlechterung, Verdacht auf Hornhautschaden (z. B. Infiltrat/Ulzeration), fehlender Besserung trotz konsequenter Therapie oder wenn Kontaktlinsenträger:innen ein schmerzhaft rotes Auge entwickeln. Bei zusätzlicher Mundtrockenheit, Gelenkbeschwerden oder bekannter Autoimmunerkrankung sollte auch an systemische Sicca-Ursachen (z. B. Sjögren) gedacht werden.
Keine trockenen Augen, sondern Allergie?
Dann lies dich doch durch diesen spannenden Artikel!



